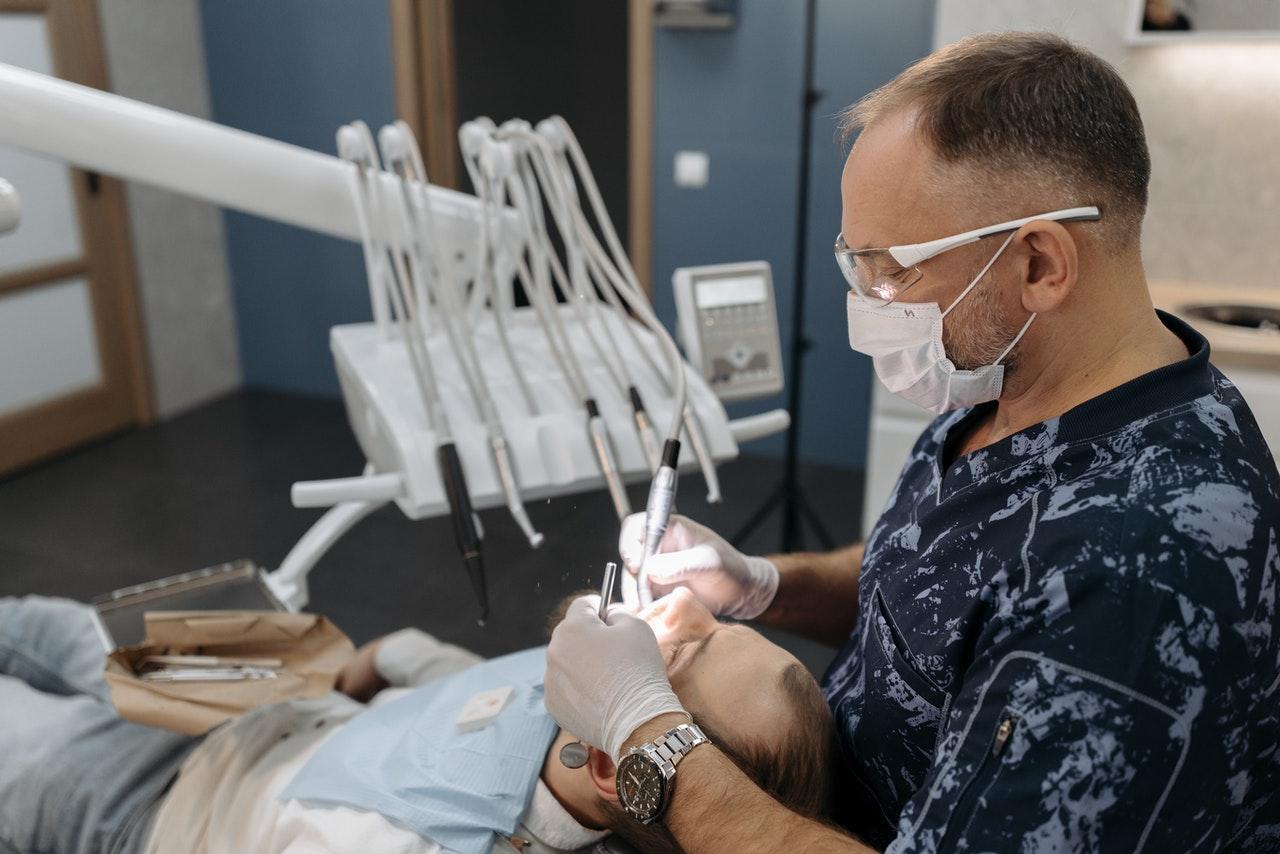
La parodontite est une maladie bactérienne qui touche les tissus entourant les dents, comme les gencives, les fibres de soutien ou l’os. Cette infection débute par une gingivite, qui est une inflammation de la gencive, pour s’étendre jusqu’à l’os et former des espaces entre les dents et les gencives. Ces poches créées sont souvent des foyers de prolifération de bactéries, par dépôt de nourriture.
Si la parodontite n’est pas traitée, l’os peut être détruit et entraîner un déchaussement, voire même une perte de dents.
Quelles formes peut prendre une parodontite ? Qui sont les sujets les plus exposés ? Comment la traiter ? Des réponses à ces questions et plus encore, dans cet article.
Les maladies parodontales, c’est quoi ?
Les maladies parodontales peuvent prendre plusieurs formes, de la gingivite superficielle à la parodontite qui atteint les tissus osseux.
Une parodontite peut être chronique avec un taux de progression modéré, ou agressive, pouvant être locale ou généralisée. Cette dernière forme touche davantage les plus jeunes, et elle est plus rare.
Cette infection est également souvent associée à des maladies générales comme le cancer, le diabète ou toute infection qui fragilise le système immunitaire de l’organisme.
Les cas les plus fréquents de parodontite sont observés chez l’adulte, mais quand elle touche les plus jeunes, son évolution est souvent très rapide.
Comment se forme une parodontite ?
Selon l’OMS, environ 10 à 15% des adultes à travers le monde sont atteints de parodontite sévère, et près de 50% souffrent de parodontite légère à modérée.
Il s’agit d’une infection d’origine bactérienne, qui prend naissance dans les bactéries pathogènes de la bouche, souvent à cause d’une baisse de l’immunité générale de l’organisme. Cette pathologie est favorisée par plusieurs facteurs comme le tabac ou un déséquilibre alimentaire.
Les bactéries qui vivent dans la cavité buccale se multiplient et finissent par former la plaque dentaire, une sorte de film qui se dépose sur les gencives et les dents. Un brossage régulier peut atténuer l’évolution de la plaque dentaire, mais quand elle se solidifie elle se transforme en tartre.
C’est ce tartre qui est la cause principale des inflammations des gencives, appelées gingivites. Quand la personne n’a pas une bonne immunité, les bactéries néfastes prennent le dessus et s’attaquent aux gencives, en détruisant les tissus environnants. Ce processus inflammatoire constitue le début de la parodontite.
Comment évolue une parodontite ?
Quand une gingivite n’est pas traitée, elle progresse et provoque une parodontite, qui peut amener à une perte des dents. Chez l’adulte, cette infection évolue de manière lente, et chez l’adolescent elle conduit souvent à une parodontite agressive.
La parodontite chronique, qui est la plus fréquente, peut avoir des effets néfastes sur l’organisme, et notamment le système cardiovasculaire.
Au premier stade, celui de gingivite, des saignements des gencives peuvent être les premiers signes révélateurs. Au fur et à mesure que l’infection évolue, d’autres symptômes peuvent surgir, comme un gonflement ou une rétraction des gencives, la formation de poches, un abcès purulent, des gênes pour manger, un déchaussement des dents ou une mauvaise haleine.
Quels sont les facteurs de risque ?
La parodontite touche plus souvent les personnes âgées, les femmes qui subissent des changements hormonaux, les diabétiques, et tous les sujets présentant une baisse de leur système immunitaire.
Des facteurs héréditaires sont également à prendre en considération, mais également certaines maladies génétiques, la leucémie, ou l’infection par le VIH.
De nombreux autres facteurs de risque peuvent être cités, comme le tabagisme, l’obésité, un déséquilibre alimentaire, l’alcoolisme, la prise de certains médicaments, ou le port d’un appareil dentaire fixe.
Quelles sont les mesures de prévention contre la parodontite ?
Même si les formes de parodontite liées à des facteurs génétiques et immunitaires sont difficilement évitables, les autres types peuvent être prévenus par une hygiène rigoureuse et des visites régulières au cabinet du dentiste.
La majorité des types de parodontite peuvent être évitées si des mesures préventives strictes sont respectées.
Les premières consignes recommandées par tous les médecins sont évidemment le brossage régulier des dents, l’arrêt du tabac, et la limitation de la consommation de sucre et d’alcool.
Il faut savoir que le développement de cette maladie se fait de manière insidieuse, et que ses signes ne surviennent que lorsqu’il est bien souvent trop tard. C’est pourquoi sa détection précoce au stade de gingivite peut stopper son évolution. Il est donc fortement conseillé de faire des visites régulières chez le dentiste, pour examiner la santé des gencives et repérer les éventuelles poches qui peuvent se former.
Ces examens annuels constituent aussi des occasions pour que le dentiste effectue des détartrages, ou demande des examens radiographiques.
Comment traiter une parodontite ?
Le type de traitement préconisé par le dentiste dépend du stade d’évolution de la maladie, ainsi que de l’état de santé du patient. Pour soigner la parodontite, le dentiste commence par stopper la progression bactérienne et essayer de restaurer les structures qui soutiennent les dents.
Le traitement comprend généralement un nettoyage complet des dents, associé éventuellement à d’autres actes comme une chirurgie ou une prise d’antibiotiques, et suivi d’une phase d’entretien.
Le nettoyage des dents, des racines et des gencives
Quand le dentiste diagnostique une parodontite, il commence par un nettoyage complet des dents, des gencives et des racines dentaires. Cet acte indispensable est souvent suffisant pour stopper l’évolution de l’infection.
Le nettoyage favorise la cicatrisation des espaces vides créés entre les dents et les gencives, et qui constituent des vrais nids à bactéries. Les racines dentaires étant mises à nu par la destruction des tissus environnants, le nettoyage permet à la gencive décollée d’adhérer à nouveau aux dents.
Le dentiste limite ainsi la progression bactérienne, en éliminant le tartre fixé sur les dents et les racines. L’opération de nettoyage, qu’on appelle aussi surfaçage radiculaire, est réalisée en une séance ou deux, sous anesthésie locale, et en utilisant des curettes ou des appareils à ultrasons.
Ce traitement est généralement précédé par la prescription de bains de bouche antiseptiques, et suivi par un entretien régulier à la maison.
Les techniques chirurgicales
Lorsque le surfaçage radiculaire ne suffit pas à stopper l’évolution de la parodontite, le dentiste peut avoir recours à un traitement chirurgical. Celui-ci consiste en une incision de la gencive pour accéder aux poches formées et en retirer le tartre déposé. Par la suite, la gencive est replacée et elle peut adhérer aux dents et aux tissus osseux propres.
Les destructions osseuses plus importantes peuvent être comblées grâce à des techniques chirurgicales régénératrices. Cela consiste à favoriser la cicatrisation, en reconstituant le tissu qui soutient les dents. Ce type de chirurgie requiert dans certains la réalisation d’une greffe osseuse, ou l’utilisation de biomatériaux.
Le traitement antibiotique
Il peut être nécessaire, dans certains cas, de compléter le traitement par une prise d’antibiotiques, notamment dans le cas de parodontites agressives, ou chez les personnes à risque.